TỔNG QUAN
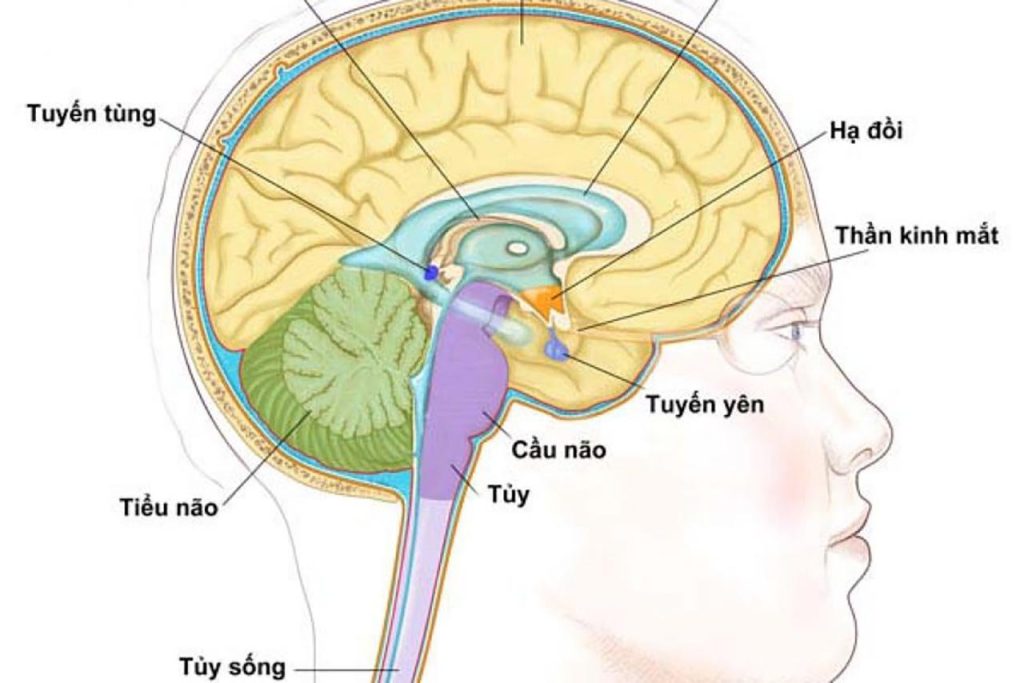
Tuyến yên (Pituatary) là một tuyến nội tiết nằm ở nền sọ, ở trong hố yên (fossa hypophyseos) của xương bướm. Tuyến yên có đường kính khoảng 1cm , nặng 0,5g, gồm 2 thùy: thuỳ trước/ thùy tuyến chiếm 2/3 trọng lượng; thuỳ sau còn gọi là thùy thần kinh. Tuyến yên liên quan mật thiết với vùng dưới đồi và 2 cấu trúc này có ảnh hưởng qua lại, tạo thành khâu trung gian giữa hệ thần kinh và hệ nội tiết.
Đột quỵ tuyến yên là chảy máu hoặc nhồi máu bên trong tuyến yên, thường xảy ra ở các trường hợp có u tuyến yên tuy nhiên 80% các trường hợp này không phát hiện có khối u trước đó. Chẩn đoán xác định đột quỵ tuyến yên thường bằng chụp phim MRI và xét nghiệm máu. Điều trị thường là bổ sung hormon thay thế vào các thời điểm thích hợp. Trong nhiều trường hợp phẫu thuật lấy bỏ u là cần thiết. Nhiều bệnh nhân rối loạn nội tiết sau đột quỵ tuyến yên cần điều trị bổ sung hormon kéo dài
Các triệu chứng cấp tính:
Các triệu chứng khởi đầu của đột quỵ tuyến yên thường liên quan đến tăng áp lực ở trong và xung quanh tuyến yên. Có đến trên 95% các ca bệnh khởi đầu bằng 1 cơn đau đầu đột ngột ở phía sau mắt và xung quanh thái dương. Các bệnh nhân có kèm theo đau đầu buồn nôn. Một vài trường hợp xuất huyết dưới nhện dẫn đến cứng cổ, sợ ánh sáng và giảm ý thức xảy ra ở 24% số ca bệnh.
Tăng áp lực gây chèn ép dây thần kinh thị giác đặc biệt là giao thoa thị giác nằm phía trên của tuyến yên, dẫn đến mất thị trường thái dương 2 bên gặp ở 75 % trường hợp. Bệnh nhân cũng có thể mất thị trường ở 1 mắt tùy theo vị trí chèn ép.
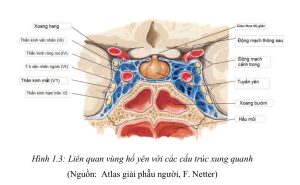
Một cấu trúc khác chịu ảnh hưởng chèn ép khi xảy ra đột quỵ tuyến yên là xoang hang. Chạy trong xoang có các dây thần kinh vận nhãn phụ trách chi phối vận động của mắt ( dây III, dây IV, dây VI ), nhánh V1, V2 và đặc biệt có thành phần rất quan trọng là động mạch cảnh trong. Khi tình trạng đột quỵ tuyến yên xảy ra sẽ làm tuyến yên tăng kích thước qua đó gây chèn ép vào các thành phần trong xoang hang gây liệt các dây thần kinh sọ não ( 70 % số bệnh nhân có hiện tượng nhìn đôi ) và đột quỵ nhồi máu não.
Rối loạn chức năng nội tiết:
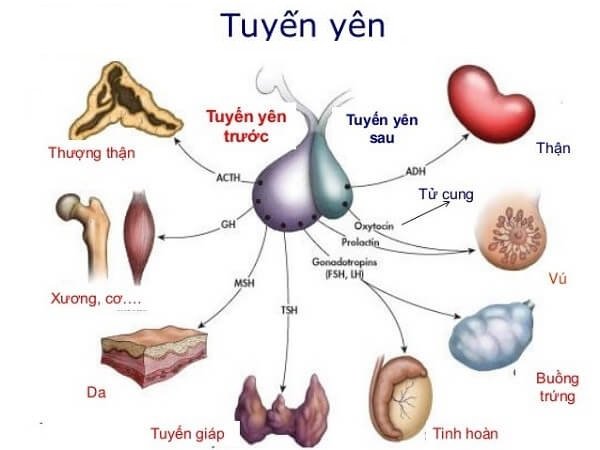
Tuyến yên có 2 thùy: thùy trước và thùy sau
Cả hai bộ phận đều tiết ra hormone kiểm soát nhiều cơ quan khác. Trong u tuyến yên, vấn đề ban được quan tâm đầu tiên là tình trạng giảm bài tiết hormone vỏ thượng thận (ACTH), chất này kích thích tuyến thượng thận bài tiết cortisol. Điều này xảy ra ở 70% những người bị u tuyến yên. Sự thiếu hụt đột ngột cortisol trong cơ thể dẫn đến một loạt các triệu chứng được gọi là “khủng hoảng tuyến thượng thận”. Ngoài ra còn các vấn đề khác như là tình trạng hạ huyết thấp (đặc biệt là khi đứng), nồng độ đường trong máu thấp (có thể dẫn đến hôn mê ) và đau bụng.
Hạ natri máu, một lượng natri trong máu thấp bất thường có thể gây ra lú lẫn và co giật , được tìm thấy trong 40% trường hợp. Điều này có thể do nồng độ cortisol thấp hoặc do tiết ra hormone chống bài niệu (ADH) từ thùy sau tuyến yên bị rối loạn. 50% số trường hợp bị thiếu hụt hormone kích thích tuyến giáp (TSH), dẫn đến tuyến giáp giảm tiết hormone và các triệu chứng đặc trưng như mệt mỏi, tăng cân, không chịu được lạnh. 75% phát triển sự thiếu hụt hormon hướng sinh dục ( LH và FSH ). Điều này dẫn đến chu kỳ kinh nguyệt bị gián đoạn , vô sinh , giảm ham muốn .
Mô tả ca bệnh:
Bệnh nhân nam, 36 tuổi vào cấp cứu vì đột ngột xuất hiện đau đầu liên tục kèm nôn nhiều, rối loạn điện giải (hạ Natri và Kali) đáp ứng kém với điều trị, trên phim CT sọ não có hình ảnh khối u tuyến yên xâm lấn
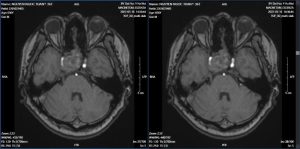
Hình ảnh MRI ngày 16/5, khối tăng tỉ trọng vùng yên và trên yên, kích thước 31 x 32 x 46mm, có chảy máu bên trong khối u, khối xâm lấn giao thoa thị giác, xoang hang bên phải, ôm quanh gây hẹp lòng động mạch cảnh trong bên phải đoạn xoang hang.
| 15/5 | 17/5 | 18/5 | |
| Na (mmol/l) | 136 | 119 | 117 |
| K (mmol/l) | 3.4 | 3.2 | 4.1 |
| Cl (mmol/l) | 99 | 87 | 84 |
Rối loạn điện giải khi vào viện và đáp ứng kém với bù điện giải trong 3 ngày đầu
Sau 3 ngày vào viện điều chỉnh điện giải, bệnh nhân xuất hiện suy giảm nhận thức, liệt tăng dần nửa người trái, sụp mí mắt phải, suy giảm thị lực, mất thị trường thái dương hai bên.
Chụp MRI sọ kiểm tra phát hiện tổn thương nhồi máu não bán cầu não phải.
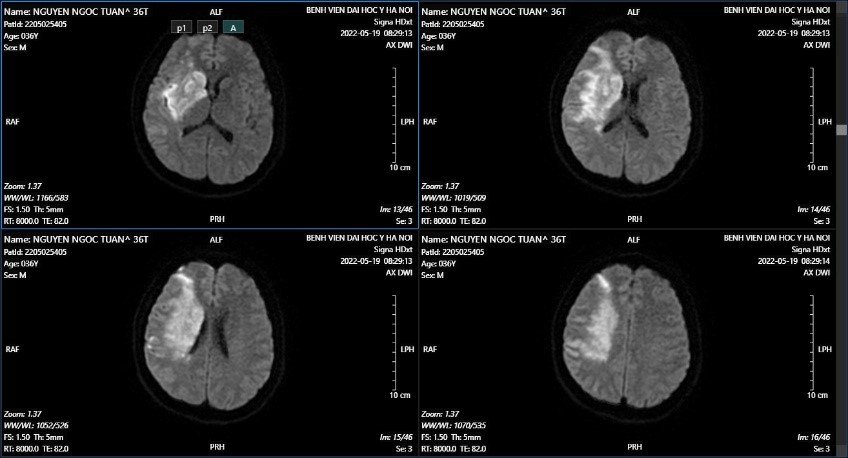
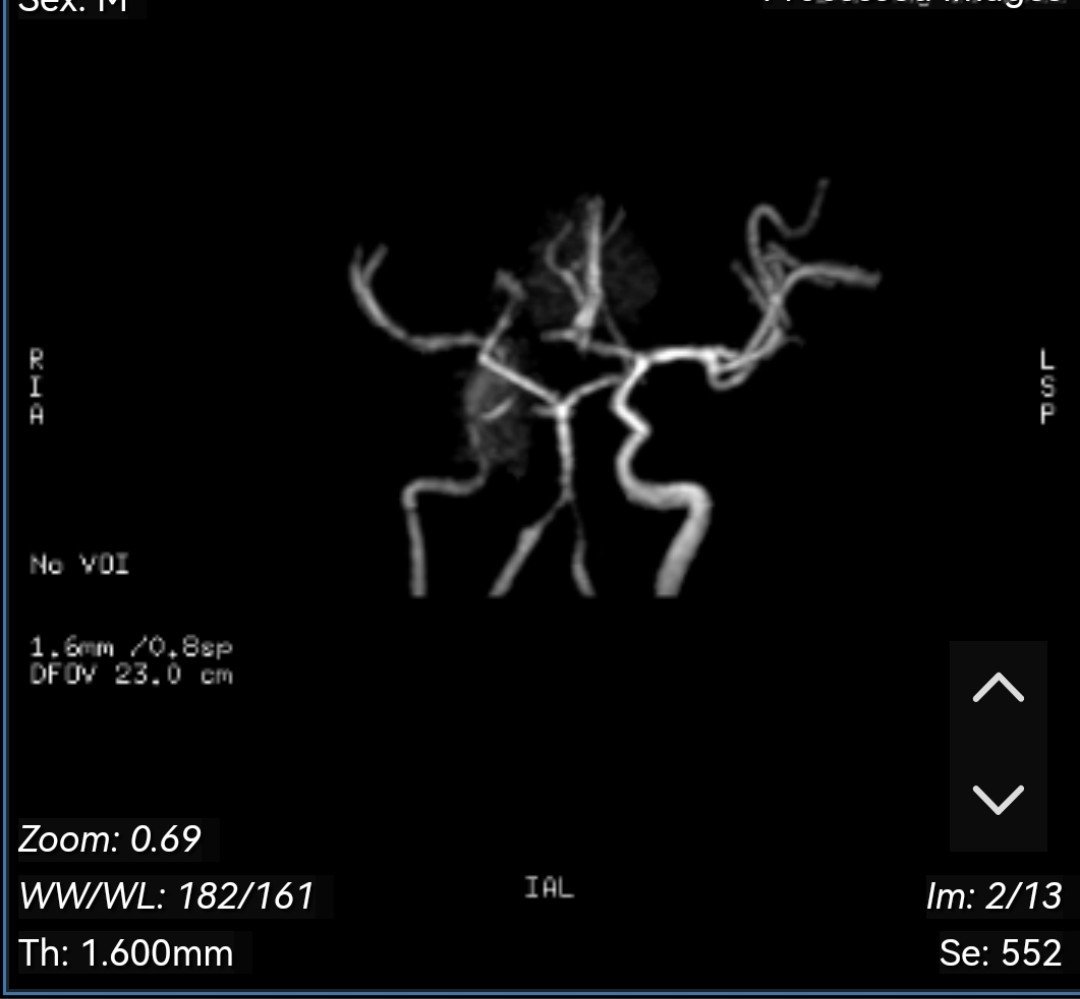
Hình ảnh MRI sọ (19/05): Tổn thương ở thùy trán, thùy thái dương và thùy đỉnh phải thuộc vùng cấp máu của động mạch não giữa phải, gây hiệu ứng khối nhiều xung quanh. Trên chuỗi xung mạch TOF, động mạch cảnh trong phải nhỏ, bị đè ép bởi khối u, không thấy tín hiệu dòng chảy ở đoạn siphon động mạch cảnh trong, động mạch não giữa phải đoạn M1 nhỏ, các đoạn còn lại động mạch não giữa không thấy hẹp tắc.
| Vp (cm/s) | Vd (cm/s) | Vp (cm/s) | Vd (cm/s) | ||
| Cảnh trong P | 20 | 5 | Cảnh trong T | 33 | 6 |
Siêu âm doppler mạch cảnh: Tốc độ dòng chả động mạch cảnh trong phải giảm, tăng sức cản
Sau 1 ngày, bệnh nhân được phẫu thuật nội soi qua đường xoang bướm lấy khối u tuyến yên và làm giải phẫu bệnh với kết quả u tế bào tuyến yên. Sau phẫu thuật bệnh nhân có tình trạng suy tuyến yên, cần bổ sung hormon thay thế, hướng dẫn tự tập tại giường.
Ngày 31/5 chuyển Bệnh Viện Phục Hồi Chức Năng Hà Nội điều trị trong tình trạng liệt nửa người trái, liệt mềm, cơ lực 0-1/5, chưa tự lăn trở, chưa tự ngồi dậy, thăng bằng ngồi kém, rối loạn cảm giác nửa người trái, liệt VII TW trái; liệt III (P): sụp mi; mất thị trường thái dương 2 bên, suy giảm nhận thức, sinh hoạt phụ thuộc hoàn toàn được tập phục hồi chức bằng các kỹ thuật vận động trị liệu , hoạt động trị liệu, nhận thức và điều trị bằng các phương pháp vật lý trị liệu tích cực.
Hiện tại sau 30 ngày điều trị phục hồi chức năng kết hợp thuốc bệnh nhân tự lăn trở, thăng bằng ngồi vững hiện đang tập đứng, mắt trái cải thiện tình trạng sụp mi, nhận thức tốt, sinh hoạt phụ thuộc 1 phần.
II, THẢO LUẬN
Các vấn đề về triệu chứng và lưu ý điều trị của bệnh nhân:
- Nguyên nhân gây liệt nửa người trên bệnh nhân?
- Rối loạn thị giác: nguyên nhân, biểu hiện
- Lưu ý điều trị
Vấn đề 1: Nguyên nhân gây liệt nửa người trên bệnh nhân?
Nhồi máu não cấp sau đột quỵ tuyến yên hiếm gặp.
Việc tăng nhanh chóng kích thước khối u tuyến yên do đột quỵ (do phù nề tế bào) cùng lúc với tăng phù nề các tổ chức xung quanh (tăng áp lực nội sọ dẫn đến các triệu chứng đau đầu, nôn, khởi phát một cách đột ngột) gây chèn áp động mạch cảnh trong dẫn đến liệt nửa người bên đối diện. Hơn thế nữa, tuyến yên nhận cấp máu từ hai nhánh động mạch là động mạch tuyến yên trên và động mạch tuyến yên dưới, cả hai đều xuất phát từ động mạch cảnh trong. Khi khối u tuyến chèn ép vào động mạch cảnh trong sẽ giảm cấp máu cho chính tuyến yên gây tình trạng thiếu máu.
Trong một số trường hợp, bệnh nhân bị nhồi máu não do tình trạng đột quỵ tuyến yên gây kích thích làm co thắt động mạch ( có thể do giải phóng các chất trung gian hóa học).
Trong trường hợp của chúng tôi, chèn ép trực tiếp của khối u là nguyên nhân chủ yếu gây nhồi máu não.
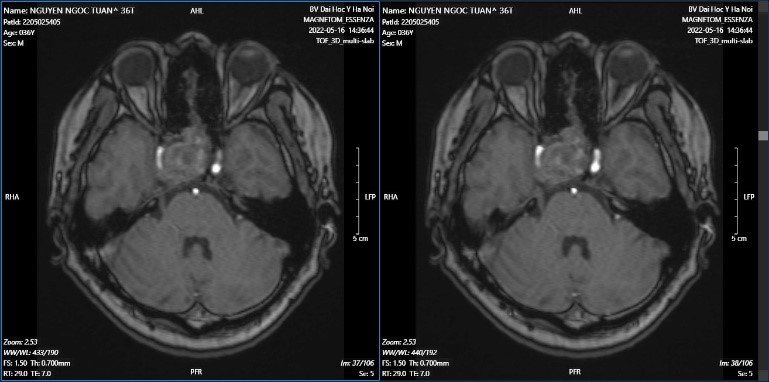
Khối u tuyến yên xâm lấn giao thoa thị giác, xoang hang phải và xoang bướm, chèn ép hẹp nhiều động mạch cảnh trong phải, không đánh giá được dòng chảy ở đoạn siphon
Triệu chứng lâm sàng của bệnh nhân nhồi máu não sau đột quỵ u tuyến yên tương tự như triệu chứng của các bệnh nhân nhồi máu não khác ( liệt nửa người đối bên, rối loạn cảm giác đối bên, …) tùy thuộc vào vùng chi phối. Tuy nhiên, nhồi máu não trong trường hợp này không xuất phát từ việc thuyên tắc mạch do xơ vữa hay do huyết khối, vì vậy phương pháp điều trị nội khoa có sự khác biệt trong điều trị dự phòng (hiện chưa có khuyến cáo sử dụng thuốc chông kết tập tiểu cầu/chống đông và statin).
Vấn đề 2. Rối loạn thị giác: nguyên nhân, biểu hiện
Bình thường tuyến yên nằm dưới điểm giao thoa thị giác. Khiếm khuyết thị trường, suy giảm thị lực liên quan đến chèn ép dây thần kinh thị (dây II); gây nhìn mờ, giảm, mất thị lực một bên hoặc hai bên. Đối với u tuyến yên cũng như trong trường hợp đột quỵ tuyến yên rối loạn thị trường, thị lực thường liên quan đến chèn ép giao thoa thị giác.
Trong trường hợp bệnh nhân của bệnh nhân của chúng tôi, bệnh nhân bị mất thị trường thái dương hai bên do chèn ép vào giao thoa thị giác.
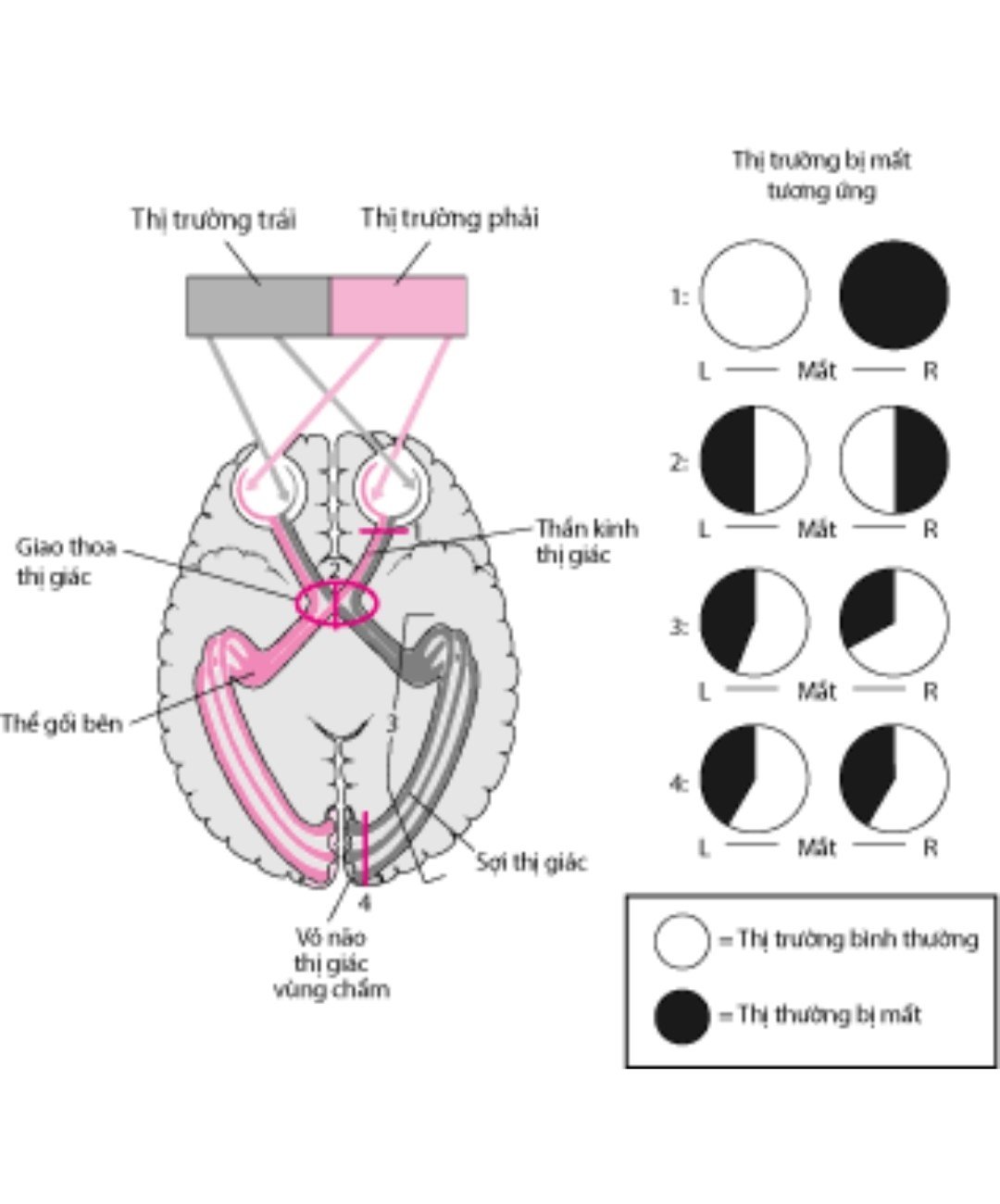
Chèn ép giao thoa thị giác gây mất thị trường thái dương hai bên
Khối u tuyến yên mở rộng sang phải gây chèn ép vào các dây thần kinh vận nhãn: dây III, IV và dây VI đoạn đi qua xoang hang.
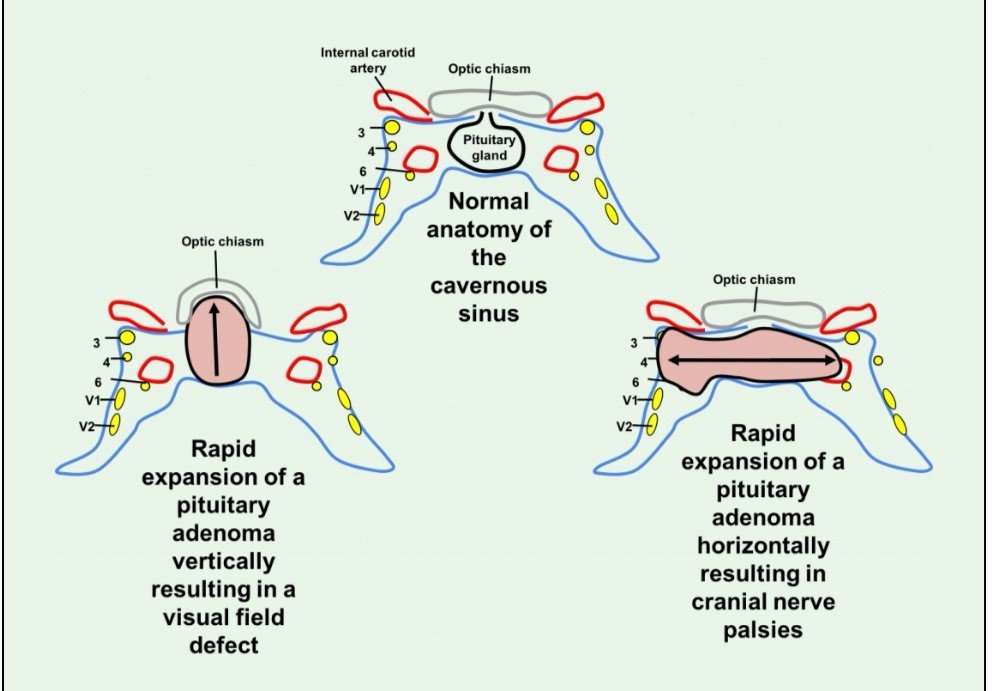
Trong xoang hang có các dây thần kinh vận nhãn III, VI, IV với dây III, IV đi sát thành bên xoang hang, dây VI đi gần động mạch cảnh trong, khi khối u xâm nhập gây chèn ép dẫn đến tình trạng liệt các dây vận nhãn tương ứng.
Trong các trường hợp báo cáo, liệt dây III cùng bên là triệu chứng thường gặp (78%), do trong xoang hang, dây III là thành phần đi sát xoang hang nhất so với các dây vận nhãn khác, có thể có hội chứng Horner’s đi kèm do chèn ép hạch giao cảm. Ở bệnh nhân của chúng tôi, bệnh nhân liệt dây III với các triệu chứng: sụp mi, phản xạ ánh sáng yếu.
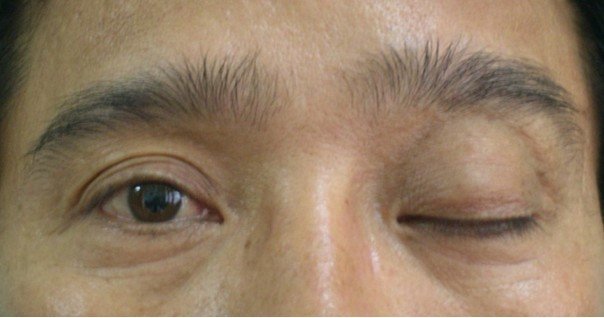
Hình ảnh sụp mi ở bệnh nhân tổn thương dây III (hình ảnh tham khảo)
Điều trị tình trạng rối loạn thị giác chủ yếu là loại bỏ chèn ép (lấy khối u). Một số báo cáo case lâm sàng chúng tôi tham khảo thấy rằng các rối loạn thị giác sẽ được cải thiện dần trong trường hợp loại bỏ khối u và không tổn thương trực tiếp vào các dây II, III, IV, VI.
Vấn đề 3: Lưu ý điều trị
- Ưu tiên đầu tiên trong những trường hợp nghi ngờ hoặc đã được xác nhận là đột quỵ tuyến yên là ổn định hệ tuần hoàn . Thiếu hụt cortisol có thể gây ra tình trạng huyết áp thấp nghiêm trọng. Tùy thuộc vào mức độ nghiêm trọng của bệnh, có thể phải nhập viện để theo dõi và điều trị.
Điều trị suy thượng thận cấp tính cần truyền tĩnh mạch nước muối hoặc dung dịch dextrose với thể tích dịch truyền trên hai lít được yêu cầu ở một người lớn. Tiếp theo là sử dụng hydrocortisone thay thế cho người bị suy vỏ thượng thận, đường sử dụng có thể dùng đường tĩnh mạch hoặc tiêm bắp. Thuốc dexamethasone có các đặc tính tương tự, nhưng việc sử dụng thuốc này không được khuyến khích trừ khi cần thiết để giảm tình trạng phù não xung quanh khu vực xuất huyết. Một số trường hợp không cần thay thế cortisol ngay lập tức như: nồng độ cortisol trong máu (được xác định vào lúc 9:00 sáng vì mức cortisol thay đổi trong ngày) ở mức trên 550 mmol/L. Khi nồng độ cortisol trong máu mức dưới 550 nmol / l thì việc sử dụng hormon thay thế là cần thiết.
Quyết định có phẫu thuật giải áp tuyến yên hay không và chủ yếu phụ thuộc vào mức độ nghiêm trọng của tình trạng mất thị lực và mất thị trường. Nếu thị lực giảm nghiêm trọng, có các khuyết tật thị trường rộng hoặc tiến triển xấu đi, hoặc mức độ ý thức giảm liên tục thì bệnh nhân nên thực hiện phẫu thuật.
Những người bị giảm thị lực tương đối nhẹ hoặc chỉ nhìn đôi có thể được điều trị bảo tồn, với sự theo dõi chặt chẽ của mức độ ý thức, tình trạng mất thị trường và kết quả xét nghiệm máu định kỳ. Nếu có bất kỳ sự suy giảm nào, hoặc sự cải thiện dự kiến không xảy ra, can thiệp phẫu thuật vẫn có thể được chỉ định.
Sau khi hồi phục, những người đã bị suy tuyến yên cần được tái khám bởi bác sĩ nội tiết để theo dõi những hậu quả lâu dài. Chụp MRI được thực hiện 3–6 tháng sau lần đột quỵ tuyến yên đầu tiên và sau đó hàng năm. Nếu sau khi phẫu thuật, một số mô khối u vẫn còn, điều này điều trị bằng thuốc, phẫu thuật thêm hoặc xạ trị bằng ” dao gamma “.
- Tuyến yên là một tuyến nội tiết có khối lượng vào khoảng 0,5g, nằm ở sàn não thất ba, trong hố yên của thân xương bướm. Đây là một tuyến quan trọng giữ vai trò chỉ đạo hoạt động của hầu hết các tuyến nội tiết khác. Tuyến yên gồm 3 thùy: thùy trước, thùy giữa, thùy sau. Tuy nhiên ở người, thùy giữa tuyến yên không phát triển và ít chức năng. Vì thế khi nhắc tới tuyết yên, người ta quan tâm đến chức năng nội tiết của thùy trước (chiếm 2/3 trọng lượng) và thùy sau (chiếm 1/3 thùy tuyến).
 Thùy trước tuyến yên có tính chất như một tuyến nội tiết thực sự, tiết ra các hormon GH, Prolactin, ACTH, TSH, FSH, LH… với các chức năng như hình trên.Thùy sau tuyến yên gồm các tế bào giống như tế bào mô thần kinh đệm, chứa các hormon do vùng dưới đồi tiết ra: Vasopressin và Oxytoxin.Đột quỵ tuyến yên là dẫn đến việc tăng một cách nhanh chóng áp lực trong tuyến yên dẫn đến rối loạn chức năng của các tế bào thùy trước tuyến yên, đồng thời tăng nguy cơ hoại tử và giảm khả năng hồi phục chức năng của tuyến yên.Ở bệnh nhân của chúng tôi, rối loạn điện giải sau đột quỵ tuyến yên là vấn đề nổi bật, liên quan trực tiếp đến sống còn của bệnh nhân. Sau đó là các vấn đề liên quan đến điều trị hormon thay thế do tình trạng suy tuyến yên (do khối u chèn ép các tế bào tuyến, do phẫu thuật lấy u, do thiếu máu hoặc hoại tử các tế bào tuyến).
Thùy trước tuyến yên có tính chất như một tuyến nội tiết thực sự, tiết ra các hormon GH, Prolactin, ACTH, TSH, FSH, LH… với các chức năng như hình trên.Thùy sau tuyến yên gồm các tế bào giống như tế bào mô thần kinh đệm, chứa các hormon do vùng dưới đồi tiết ra: Vasopressin và Oxytoxin.Đột quỵ tuyến yên là dẫn đến việc tăng một cách nhanh chóng áp lực trong tuyến yên dẫn đến rối loạn chức năng của các tế bào thùy trước tuyến yên, đồng thời tăng nguy cơ hoại tử và giảm khả năng hồi phục chức năng của tuyến yên.Ở bệnh nhân của chúng tôi, rối loạn điện giải sau đột quỵ tuyến yên là vấn đề nổi bật, liên quan trực tiếp đến sống còn của bệnh nhân. Sau đó là các vấn đề liên quan đến điều trị hormon thay thế do tình trạng suy tuyến yên (do khối u chèn ép các tế bào tuyến, do phẫu thuật lấy u, do thiếu máu hoặc hoại tử các tế bào tuyến).
Rối loạn điện giải ở bệnh nhân sau đột quỵ tuyến yên chủ yếu do nguyên nhân rối loạn chức năng của Vassopressin gây tình trạng đái tháo nhạt nhiều hơn là . Tuy nhiên, tình trạng này thường là thoáng qua, cải thiện nhanh chóng sau khi giải quyết vấn đề chèn ép mà không cần bổ sung hormon thay thế trong đa số trường hợp. Bệnh nhân của chúng tôi có tình trạng đái tháo nhạt phát hiện từ khi nhập viện đến 2 ngày sau phẫu thuật, sau đó trở về ổn định mà không cần điều trị đặc hiệu.
Suy tuyến yên sau đột quỵ tuyến yên cần bổ sung các hormon thiếu hụt, đặc biệt là cortisol và hormon tuyến giáp. Cần định lượng hormon định kỳ.
III, KẾT LUẬN:
Mặc dù đã có các báo cáo ca lâm sàng, nhồi máu não cấp sau đột quỵ tuyến yên vẫn rất hiếm gặp. Nếu nhồi máu não cấp bị gây ra bởi khối u tuyến yên lớn điều trị đặt ra là phẫu thuật lấy bỏ khối u. Điều trị sau phẫu thuật cần lưu ý đến bổ sung hormon thiếu hụt và điều trị các triệu chứng do nhồi máu não tương tự như nhồi máu não thông thường (sử dụng các thuốc phòng ngừa nhồi máu não tái phát hiện chưa có khuyến cáo áp dụng lâm sàng).